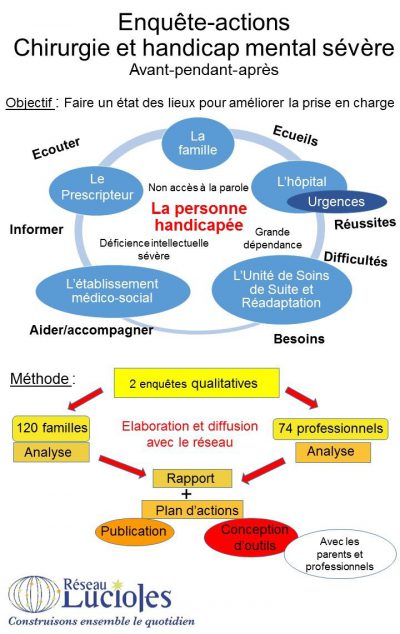
Réseau-Lucioles a mené cette étude d’avril 2015 à mars 2016. 120 familles et 74 professionnels ont répondu pour 30 établissements hospitaliers, 5 unités de Soins de Suite et de Réadaptation et 10 établissements médico-sociaux.
Le rapport d’étude est téléchargeable sous format PDF.
I. SYNTHÈSE
Affirmation : la personne ayant un handicap mental sévère ou un polyhandicap n’est pas une personne comme les autres ; elle est différente ; elle a des besoins spécifiques particulièrement utiles à connaître dans le cadre d’une intervention chirurgicale.
Les deux enquêtes que nous avons menées sont des enquêtes qualitatives.
Elles sont l’expression des difficultés, besoins, expériences et recommandations de 120 parents et 74 professionnels (chirurgiens, médecins anesthésistes, infirmières, kinésithérapeutes, ergothérapeutes, médecins MPR, diététiciennes, aides-soignantes, assistantes sociales) des hôpitaux, d’unités de Soins de Suite et de Réadaptation ou d’établissements ou services médico-sociaux.
Chacune de ces personnes a été confrontée à la prise en charge chirurgicale de personnes ayant un handicap mental sévère et/ou un polyhandicap.
Le questionnaire s’adressant aux 120 familles demandait explicitement si elles étaient satisfaites de la manière dont elles avaient été informées, écoutées et aidées/accompagnées, avant l’intervention chirurgicale, pendant l’hospitalisation pour l’opération et après leur sortie de l’hôpital.
Dans le questionnaire, il s’agissait en fait de 6 questions différentes mais les scores des réponses sont tous les mêmes (informés, écoutés, aidés/accompagnés, avant, pendant, après), exprimant ainsi un avis général de satisfaction.
Quatre réponses étaient possibles :
Ce que nous pouvons dire :
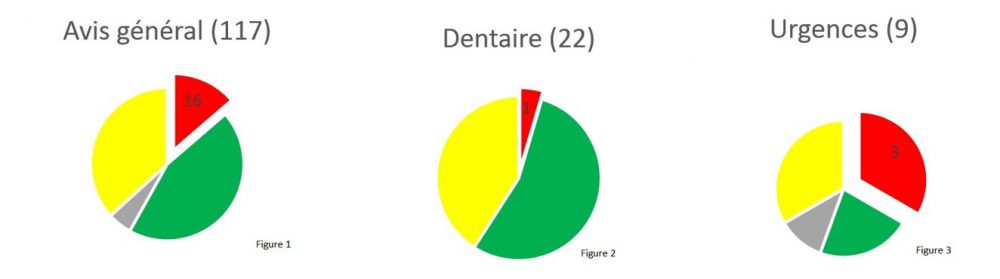
- Sur les 117 familles ayant répondu sur ce sujet, 1 sur 7 répond qu’elle n’a pas été informée, écoutée et aidée avant, pendant et après l’opération. (Figure 1)
- On notera qu’en chirurgie dentaire la proportion des déçues est moindre : 1 famille sur 22 exprime son insatisfaction. (Figure 2)
- Pour les urgences, même si seulement 9 familles se sont exprimées sur ce sujet, 1/3 disent ne pas avoir été informées, écoutées et aidées avant, pendant et après l’opération. (Figure 3)
L’analyse qualitative des réponses des 120 familles et 74 professionnels met en évidence 15 thèmes de préoccupation qui cadrent l’ensemble de la prise en charge :
- Connaître la personne handicapée
- Expliquer au mieux à la personne handicapée
- Expliquer au mieux aux parents et/ou à l’aidant familier
- Faciliter la présence des parents et/ou de l’aidant familier
- Collaborer avec les parents et/ou l’aidant proche et le/les accompagner
- S’adapter au handicap
- Assurer une bonne circulation de l’information utile entre soignants
- Prévoir l’avant-pendant et l’après chirurgie
- Collaborer entre structures sanitaires et médico-sociales
- Assurer une prévention de la douleur adaptée aux situations de grande dépendance
- Avoir une approche en anesthésie adaptée au handicap
- Anticiper les troubles de la dénutrition post opératoires et les problèmes de déglutition
- Anticiper l’anxiété voire les comportements-problèmes
- Aux urgences, prendre en charge la douleur au plus vite en prenant en compte la parole de l’aidant présent
- Sujets de fond :
- Hygiène dentaire à l’hôpital
- Recommandations de bonne pratique
- Manque de places adaptées en unité de Soins de Suite et de Réadaptation
- Formation au handicap du personnel des hôpitaux
- Éthique
Pour comprendre dans les détails ce qui suscite ces préoccupations et vous enrichir des idées proposées par les professionnels et les familles, consultez le rapport d’étude complet. Son sommaire détaillé vous permettra de trouver rapidement les ressources sur chacun de ces thèmes.
L’ensemble des informations réunies dans ce document l’ont été au titre du handicap mental sévère, c’est-à-dire des personnes très dépendantes intellectuellement, n’ayant pas accès à la parole et ayant besoin d’être accompagnées pour chaque acte du quotidien. Il n’en demeure pas moins que ces constats et recommandations sont aussi tout à fait pertinents pour des personnes handicapées plus modérément.
Enfin, nous sommes convaincus que de savoir s’adapter aux besoins de ces personnes apportera à chacun une compétence utile pour l’amélioration de la qualité de la prise en charge de tous.
II. PROPOSITIONS POUR UN PLAN D’ACTIONS
- A partir de ce rapport, éditer un livre de sensibilisation convaincant sur la prise en charge chirurgicale des personnes en situation de handicap intellectuel sévère.
- Élaborer un questionnaire pour collecter les informations des parents ou de l’aidant familier sur le patient.
Ce travail est à construire avec des professionnels des hôpitaux, des services de SSR ainsi que des parents.
- Élaborer un questionnaire pour collecter les informations auprès des établissements médico-sociaux sur le patient.
Ce travail est à construire avec des équipes médico-sociales, des familles et des professionnels des hôpitaux.
Par rapport à ces deux questionnaires, envisager un système simple pour permettre de hiérarchiser l’information utile selon les personnels et selon l’importance de l’intervention chirurgicale.
- Imaginer avec les équipes de soins un modèle de document de synthèse des informations utiles à faire circuler auprès de l’équipe soignante.
- Développer une formation à la prise en charge des personnes handicapées à l’hôpital à destination du personnel soignant et abordant tous les thèmes de ce rapport (co-animation : un parent/une infirmière).
- Réaliser un film d’autoformation pour le personnel soignant en plusieurs modules de 5-6 minutes
- préparation du séjour à l’hôpital (y compris en urgence) pour la personne en situation de handicap sévère
- écoute et explications aux parents, aidants familiers et patients, consultation pluridisciplinaire et mise en circulation des informations utiles au sein des équipes soignantes et des partenaires extérieurs (SSR, familles, EMS)
- exemples de collaborations parents ou aidant familier et équipe soignante
- gestion de la sortie et des soins post chirurgicaux
- Lobbying pour la création d’une cellule de « référents handicap » dans les hôpitaux des grandes villes et création d’une formation de ces personnes.
- Créer un kit « Prévoir l’opération chirurgicale au cas où »
- pour les familles
- pour les établissements médico-sociaux
Ce kit réunirait le livret de sensibilisation, l’un des deux questionnaires cité plus haut (selon l’utilisateur), des outils d’éducation thérapeutique.
- Pour les mémoires et les thèses des formations initiales d’infirmiers, de médecins … donner des sujets en lien avec les 15 thèmes de préoccupation décrits dans ce rapport.
- Rédiger des documents de référence permettant de mieux baliser la prise en charge chirurgicale des personnes en situation de handicap complexe de grande dépendance. Organiser pour cela des échanges de pratiques sur cette chirurgie particulière entre chirurgiens, anesthésistes, algologues et équipes soignantes.